Dans cet article nous allons voir la prescription de mélatonine dans les troubles su sommeil et l’autisme. Il s’agit du premier atelier de la deuxième journée du congrès du sommeil. Cet atelier est organisé par le laboratoire Biocodex et animé par Carmen Schröder et Stéphanie Bioula.
Introduction
Carmen Schröder commence cet atelier par présenter l’approche thérapeutique non-médicamenteuse de l’insomnie chez les enfants avec trouble du spectre autistique (TSA)
L’approche thérapeutique non-médicamenteuse
Elle consiste à apporter des conseils psycho-éducatif s aux parents afin d’adopter de bonne habitudes veille-sommeil. C’est-à-dire qu’il faut mettre en place une bonne hygiène de sommeil. Elle ne présente pas ici cette approche de manière détaillée mais recommande de consulter le réseau Morphée. Et plus particulièrement les ressources pour les parents. Dans cette approche elle recommande également des interventions comportementales :
- Rituels du coucher consistants (routine du soir)
- Associations lit-sommeil appropriées (pour dormir uniquement)
- Techniques d’apaisement (respiration, méditation)
- Renforcement positif des comportements adaptés (récompenses en cas de bonne conduite)
- Bedtime Fading
- Extinction graduelle
Vous pouvez consulter cet article que j’ai écrit suite à un atelier que j’ai suivi au congrès du sommeil l’année dernière, également avec Carmen Schröder. Cette approche non-médicamenteuse est efficace dans 25 % des cas et permet d’éviter l’approche médicamenteuse. Cependant il est important de souligner que cette étape est indispensable et ne se substitue pas lors d’une approche médicamenteuse. Autrement dit vous ne pourrez pas passer à l’approche médicamenteuse sans être passé par ces étapes. Cela doit durer entre 1 à 3 mois et être correctement appliqué.
L’approche médicamenteuse : la mélatonine en cas d’autisme
L’approche médicamenteuse est proposée lorsque l’hygiène de sommeil est bien établie et bien en place. Et si l’insomnie persiste.

Notre e-book « Tout ce que vous devez savoir pour un sommeil optimal »
Une vidéo conférence d’une heure « Identifier l’origine des coups de fatigue et retrouver sa pleine énergie »
Un bon de réduction de 5 € sur toute la boutique sans limite de durée.
La mélatonine à libération prolongée
C’est le traitement de première intention qui est proposée. Comme le Slenyto® par exemple. La mélatonine à libération immédiate n’est pas indiqué dans ces cas-là car elle provoque une somnolence rapide contre laquelle les enfants peuvent vouloir lutter en adoptant des comportements inappropriés. Comme par exemple des crises de colère ou une agitation excessive.
Il y a un déficit de la sécrétion de mélatonine chez environ 2/3 des enfants TSA. Donc la libération prolongée est bien plus indiquée. Car elle imite le profil endogène de la mélatonine.
Le Slenyto®
Ces comprimés de mélatonine à libération prolongée sont tout petits et adaptés aux enfants. Il ne faut pas les écraser au risque de perdre l’effet de libération prolongée. Carmen Schröder présente une étude randomisée qui démontre les effets positifs du Slenyto®. Il augmente la durée totale du sommeil, diminue la latence d’endormissement et améliore le maintient du sommeil. En plus d’améliorer le sommeil de l’enfant, il améliore son comportement la journée et du coup la qualité de vie de la famille.
Carmen Schröder et Stéphanie Bioula présentent ensuite des cas cliniques pour illustrer leur propos.
La prescription de la mélatonine en cas d’autisme
Les indications qui vont suivre ne remplacent pas un diagnostic ou une prescription médicale. Consultez toujours votre médecin. Elles recommandent de commencer le traitement avec 2 Mg de Slenyto®, soit deux comprimés. Pour rappel il ne faut pas le broyer pour ne pas perdre la libération prolongée. C’est pour les mêmes raisons qu’il n’existe pas de forme liquide. Aussi un point téléphonique est fait avec les parents, après deux semaines de traitement. Les points de comparaison se font sur différents critères :
- La latence d’endormissement
- Les réveils nocturnes
- La durée totale de sommeil
- Le comportement
- La qualité de vie de la famille
Si une amélioration suffisante est constatée, après deux semaines, sur l’ensemble de ses critères, le traitement reste le même. On fait une réévaluation tous les 3 à 6 mois. Si l’amélioration n’est pas suffisante on augmente à 5 mg. Si cela ne suffit toujours pas on peut aller jusqu’à 10 mg. Par contre, en cas de détérioration de l’amélioration, ou l’apparition d’effets secondaires, le dosage peut être réduit. Mais il peut aussi être arrêté en attendant de faire des examens complémentaires.
Les effets secondaire
Ce sont principalement des maux de tête mais ils sont plutôt rares. Aussi il n’y a pas d’accoutumance. Donc le rapport bénéfice / risque et favorable.
La polysomnographie
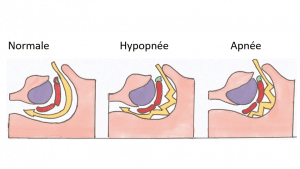
Elle n’est habituellement pas proposée en première intention. Sauf si l’étude clinique montre des signes de pathologies complémentaires à l’insomnie, comme l’apnée du sommeil ou de syndrome des jambes sans repos par exemple. Car c’est un examen qui peut s’avérer compliqué pour des enfants TSA.
Conclusion sur la prescription de la mélatonine en cas d’autisme
Les informations contenues dans cet article ne valent pas pour diagnostic ou consultation médicale. Consultez toujours votre médecin pour obtenir des informations adaptés à votre situation personnelle.
Pour savoir comment améliorer son hygiène de sommeil rendez-vous ici.